บทความ
กลไกการจ่ายเงินในระบบสุขภาพช่องปากภาครัฐประเทศไทย
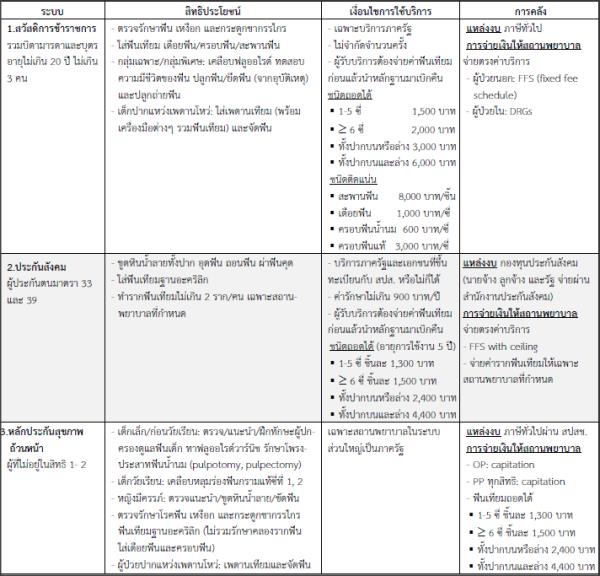
ระบบบริการสุขภาพช่องปากภาครัฐในประเทศไทยมี 3 ระบบคือ สวัสดิการรักษาพยาบาลข้าราชการ (Civil Servant Medical Benefit Scheme: CSMBS) ประกันสังคม (Social Security Scheme: SSS) และหลักประกันสุขภาพถ้วนหน้า (Universal Health Coverage Scheme: UCS) ซึ่งอยู่ในการบริหารของกรมบัญชีกลาง สานักงานประกันสังคม (สปส.) และสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) ตามลาดับ ทั้งสามระบบมีความแตกต่างและคล้ายกันในด้านสิทธิประโยชน์ เงื่อนไข และการคลัง ดังตาราง 1 สิทธิประโยชน์การรักษาโรคในช่องปากและฟื้นฟูสภาพของ CSMBS มีความครอบคลุมมากที่สุดเหนือกว่า UCS และ SSS
สิทธิประโยชน์ส่งเสริมสุขภาพและป้องกันโรคมีระบุเฉพาะ UCS แม้ว่า สปสช. บริหารงบประมาณส่งเสริมสุขภาพและป้องกันโรค (PP) สาหรับประชากรทุกสิทธิแต่ สปสช. จัดสรรงบส่วนนี้แบบเหมาจ่ายรายหัวสาหรับ CSMBS และ SSS ให้เครือข่ายบริการปฐมภูมิ (CUPs) ในระบบ UCS และส่งหนังสือถึงอธิบดีกรมบัญชีกลางและเลขาธิการสานักงานประกันสังคมขอให้ประชาสัมพันธ์ว่าผู้มีสิทธิสามารถรับบริการ PP ได้ที่สถานพยาบาลสังกัดกระทรวงสาธารณสุขและในระบบหลักประกันสุขภาพในจังหวัดที่ทำงานหรือพักอาศัยเป็นประจำ 1-2 แต่ในทางปฏิบัติ กลุ่มสิทธิข้าราชการซึ่งสามารถรับการรักษาจากสถานพยาบาลภาครัฐได้ทั่วราชอาณาจักรและผู้ประกันตนซึ่งส่วนใหญ่ขึ้นทะเบียนกับโรงพยาบาลเอกชนยังคงมีปัญหาในการเข้าถึงบริการตามสิทธิประโยชน์ PP ซึ่งรวมสุขภาพช่องปาก
ในปีงบประมาณ 2559 กรมบัญชีกลางปรับเพิ่มรายการและอัตราค่าบริการ สาหรับการใส่ฟันเทียมถอดได้ ผู้รับบริการเลือกได้ว่าฐานฟันเทียมจะเป็นอะคริลิกหรือโลหะโดยร่วมจ่ายค่าบริการส่วนเกิน (copayment) สิทธิประโยชน์ที่เพิ่มจากเดิมอย่างชัดเจนคือ การตรวจวินิจฉัยและป้องกันโรคในกลุ่มพิเศษ/กลุ่มเฉพาะ กรณีผู้ป่วยปากแหว่งเพดานโหว่สามารถเบิกค่าเพดานเทียม (obturator) พร้อมเครื่องมือในช่องปาก (feeding aid, speech aid) รวมทั้งฟันเทียมได้จนถึงวัยผู้ใหญ่ และค่าจัดฟันโดยหน่วยงานต้นสังกัดต้องส่งแผนการจัดฟันของทันตแพทย์พร้อมค่าบริการให้กรมบัญชีกลางพิจารณาอนุมัติก่อน 3 ส่วน SSS เพิ่มสิทธิประโยชน์การใส่ฟันเทียมทั้งปากและพัฒนาระบบจ่ายตรงค่าบริการแก่สถานพยาบาลที่ขึ้นทะเบียนช่วยให้ผู้ประกันตนไม่ต้องสารองจ่ายค่าบริการยกเว้นการใส่ฟันเทียมที่ต้องจ่ายก่อนและเบิกคืนจาก สปส. ในอัตราเดียวกับของ สปสช. 4
กลไกการจ่ายเงิน (payment mechanism) มีวัตถุประสงค์ 4 ประการคือ
- จูงใจให้เกิดการป้องกันปัญหาสุขภาพ
- จูงใจให้เกิดการบริการแก้ปัญหาสุขภาพ
- จูงใจให้จัดบริการตอบสนองความคาดหวังของประชาชนกลุ่มเป้าหมาย
- ควบคุมค่าใช้จ่าย กลไกที่ดีต้องไม่ทำให้ค่าใช้จ่ายสูงจนเกิดปัญหาด้านการเงินการคลังขณะเดียวกันก็จูงใจให้เกิดการบริการที่ตอบสนองประชาชนเพื่อประโยชน์ด้านสุขภาพ
ผู้ซื้อบริการ (purchaser) จึงต้องใช้หลายวิธีเพื่อให้บรรลุวัตถุประสงค์ที่ต้องการเช่น การจ่ายตามการบริการที่เกิดขึ้น (fee-for-service: FFS) มีแรงจูงใจสูงให้เกิดการบริการและส่งผลให้ค่าใช้จ่ายของระบบบริการสูงตามมา การจัดสรรงบประมาณรวม (global budget) ควบคุมค่าใช้จ่ายได้ดีและอาจส่งเสริมให้เกิดการป้องกันโรคแต่มีผลลบต่อการรักษา การเหมาจ่าย (capitation) เป็นการจ่ายในจานวนคงที่ให้ผู้บริการเพื่อจัดบริการ (อาจจ่ายตามรายหัวประชากร) เกิดการป้องกันโรคและควบคุมค่าใช้จ่ายได้ดีมากจึงใช้กันอย่างแพร่หลาย (เช่น ในระบบสุขภาพของสหราชอาณาจักร: แพทย์ทั่วไป อาร์เจนตินา: ผู้ให้บริการในระบบประกันสังคมกลุ่มเกษียณ นิวซีแลนด์: สมาคมเวชปฏิบัติอิสระ สหรัฐอเมริกา: Health Maintenance Organization ไทย: UCS) แต่ขึ้นกับประโยชน์ของผู้ให้บริการด้วย หากสัญญาในการซื้อบริการมีระยะเวลาสั้นเกินไปแรงจูงใจจะน้อยหรือไม่จูงใจให้เกิดบริการที่มีผลป้องกันโรคได้แท้จริง (ต้องใช้ดาเนินการต่อเนื่องระยะนานจึงจะเห็นผล) ซึ่งจะลดต้นทุนการรักษาทำให้สถานพยาบาลมีความยั่งยืนทางการเงิน อย่างไรก็ตามหากต้องการให้การบริการตอบสนองต่อผู้ใช้บริการ เพียงผู้ใช้บริการมีสิทธิเลือกสถานพยาบาลได้อย่างเสรีก็ทำให้เกิดการแข่งขันในระบบบริการที่ตอบสนองผู้ใช้บริการโดยอัตโนมัติไม่ว่าการจ่ายเงินจะเป็นแบบใด และจะแข่งขันกันตอบสนองผู้ใช้บริการมากขึ้นเมื่อจ่ายเงินแบบ FFS และตามการวินิจฉัยโรค (diagnostic related payment: DRG)
CSMBS และ SSS จ่ายค่าบริการให้สถานพยาบาลตามชนิดบริการ (FFS) แต่ CSMBS ไม่กำหนดวงเงินการเบิกจ่ายในแต่ละปี ส่วน SSS มีวงเงิน 900 บาท/ปี ขณะที่ UCS จ่ายแบบเหมาจ่ายรายหัวประชากรและเบิกค่าฟันเทียมจากกองทุนค่าใช้จ่ายสูงของ สปสช. นอกจากสิทธิประโยชน์จะเป็นกรอบของการใช้บริการ กลไกการจ่ายเงินก็มีผลสำคัญต่อการใช้บริการด้วย ผลการสารวจอนามัยและสวัสดิการ พ.ศ. 2546-2560 พบว่ากลุ่มสิทธิ CSMBS ใช้บริการตามสิทธิประโยชน์ในอัตรามากกว่า SSS และ UCS ตามลำดับ 5
ตาราง 1 ระบบสุขภาพช่องปากภาครัฐประเทศไทย ปีงบประมาณ 2561